COVID-19 संबंधी आपात स्थितियों में मातृ एवं शिशु स्वास्थ्य को दरकिनार कर दिया गया
सार्वजनिक स्वास्थ्य देखभाल व्यवस्था पर निर्भर ग्रामीण महिलाएं, मातृ स्वास्थ्य सेवाएं प्राप्त नहीं कर पाई, क्योंकि अस्पतालों का ध्यान कोविड-19 संकट पर काबू पाने पर है

सार्वजनिक स्वास्थ्य देखभाल व्यवस्था पर निर्भर ग्रामीण महिलाएं, मातृ स्वास्थ्य सेवाएं प्राप्त नहीं कर पाई, क्योंकि अस्पतालों का ध्यान कोविड-19 संकट पर काबू पाने पर है

जब रंजनी* ने खाने की मेज पर अपने परिवार को अपनी गर्भावस्था के बारे में बताया, तो उसका परिवार इस खबर से खुश नहीं हुआ। उन्हें लगा कि ऐसे समय में, जब कोरोनावायरस हर जगह तेजी से फैल रहा है, उसके लिए एक बच्चा पैदा करने का फैसला मूर्खतापूर्ण है।
रंजनी कहती हैं – “एक प्रमुख सामाजिक कार्यकर्ता और डाक्टरों का दम भरने वाले अपने परिवार से, मैंने अपने गर्भ के जीवन के लिए इस तरह के स्वागत की उम्मीद नहीं की थी।”
COVID-19 में बढ़ोतरी और जीवन बचाने के लिए ऑक्सीजन और अन्य आवश्यक वस्तुओं को सुनिश्चित करने के लिए दुनिया भर में चल रहे अभियान के कारण, हर कोई भविष्य की पीढ़ी को नजरअंदाज करता प्रतीत होता है।
मातृ स्वास्थ्य
मातृ एवं शिशु स्वास्थ्य सेवा, एक आवश्यक स्वास्थ्य सेवा है, खासतौर से ग्रामीण भारत में। शहरी क्षेत्रों के विपरीत निजी सेवाओं के अभाव में, लाखों ग्रामीण गरीब सार्वजनिक स्वास्थ्य सेवा पर निर्भर हैं।
ग्रामीण भारत में, हर साल लाखों बच्चे सार्वजनिक स्वास्थ्य सुविधाओं में पैदा होते हैं, जिनमें बुनियादी सुविधाओं, बुनियादी ढांचे और कुशल कर्मियों की कमी होती है। और हर साल हजारों युवतियों की गर्भावस्था और प्रसव संबंधी जटिलताओं के कारण मृत्यु हो जाती है।
जहां संयुक्त राष्ट्र (यूएन) द्वारा निर्धारित सतत विकास लक्ष्यों के लक्ष्य 3.1 का उद्देश्य वैश्विक मातृ मृत्यु अनुपात (एमएमआर) को प्रति 1,00,000 जीवित जन्मों पर 70 से कम करना है, रजिस्ट्रार जनरल के कार्यालय द्वारा जुलाई 2020 में मातृ मृत्यु पर जारी एक विशेष बुलेटिन के अनुसार, भारत में वर्तमान मातृ मृत्यु अनुपात 113 है।
यह एक बहुत ही कठिन उपलब्धि है, यह देखते हुए कि वर्ष 1946 में एमएमआर 2,000 था। असम (215), उत्तर प्रदेश (197), मध्य प्रदेश (173), बिहार (149), छत्तीसगढ़ (159), ओडिशा (150) और राजस्थान (164) जैसे राज्यों के एमएमआर राष्ट्रीय अनुपात से ज्यादा है। कई राज्यों की तुलना में झारखंड (71) ने एमएमआर को कम करने में काफी अच्छा प्रदर्शन किया।
विश्व बैंक के आंकड़ों के अनुसार, अकेले 2016 में गर्भावस्था और शिशु जन्म से संबंधित जटिलताओं के कारण 37,000 महिलाओं की मृत्यु हुई, हालांकि यह वर्ष 2000 में हुई 103,000 मृत्यु से कम हो गई थी।
वर्ष 2016 में, विश्व स्वास्थ्य संगठन (डब्ल्यूएचओ) ने जानकारी दी कि भारत में हर घंटे पांच महिलाओं की बच्चे को जन्म देते समय मृत्यु हो जाती है। भारत की जनगणना के नमूना पंजीकरण प्रणाली (एसआरएस) बुलेटिन से पता चलता है कि इनमें से 70% महिलाएं 30 साल से कम उम्र की हैं।
आदिवासी गढ़ में जमीनी स्तर के हमारे अनुभव से पता चलता है कि कई गर्भवती महिलाओं की मृत्यु केवल इसलिए होती है, क्योंकि सहायता लेने के निर्णय में, स्वास्थ्य सुविधा तक पहुंचने में या नाजुक हालत में देखभाल प्राप्त करने में, देरी हुई।
झारखंड में, एक दशक पहले, जब मैं उस कोर टीम का हिस्सा था, जिसने मुफ्त मेडिकल एम्बुलेंस सेवा के लिए ‘ममता वाहन’ कॉल सेंटर को डिजाइन किया था, हमने पाया कि केवल मुफ्त परिवहन सुविधा प्रदान करके हजारों कीमती जिंदगियां बचाई जा सकती थी।

ग्रामीण क्षेत्रों में जानकारी एकत्र करने और मृत्यु का कारण जानने का एक तरीका है, मौखिक शव परीक्षा। दूरदराज़ के क्षेत्रों और आदिवासी इलाकों में की गई मौखिक परीक्षा में यह पाया गया, कि रात के समय परिवहन की व्यवस्था नहीं होने के कारण ज्यादातर महिलाओं की मौत हो गई। यह आर्थिक संसाधनों की कमी या वाहन या निर्णय लेने वाले व्यक्ति का मौजूद नहीं होना, या महिलाओं को स्वास्थ्य सुविधा में भेजने का निर्णय लेने में देरी के कारण हुआ।
महामारी के दौरान गर्भावस्था
यदि सामान्य परिस्थितियों में यह हालत थी, तो मौजूदा हालात के बारे में सोचिए, जहां देशव्यापी या स्थानीय स्तर पर लॉकडाउन और यात्रा प्रतिबंध हैं। इन ग्रामीण महिलाओं की दुर्दशा का केवल अंदाजा ही लगाया जा सकता है।
कमजोर प्रतिरक्षा प्रणाली (इम्युनिटी) के कारण, गर्भवती महिलाओं में संक्रमण का खतरा ज्यादा होता है। बीमारी नियंत्रण एवं रोकथाम केंद्र (सेंटर फॉर डिजीज कंट्रोल एंड प्रिवेंशन) की एक रिपोर्ट के अनुसार, गैर-गर्भवती महिलाओं की तुलना में गर्भवती महिलाओं में मृत्यु का जोखिम 70% ज्यादा है।
COVID-19 बुलेटिन में इस महामारी में होने वाली मातृ मृत्यु की जानकारी शामिल नहीं है। सोशल मीडिया भी भारत की मर रही माताओं की पुकार सुनने और प्रतिध्वनित करने में विफल रहा है। ग्रामीण पंजाब में, मार्च, 2020 से 31 मार्च, 2021 तक के एक साल में COVID-19 से 23 मातृ मृत्यु दर्ज की गईं।
राज्य के ग्रामीण हिस्सों में इस साल 1 अप्रैल से 20 मई तक के 50 दिनों में ही, 23 ऐसी मौतें दर्ज की गईं। पूरे ग्रामीण भारत में यही स्थिति रही होगी।
भारत में रोज लगभग 67,000 बच्चे, या हर साल 2,69,32,586 बच्चे पैदा होते हैं। यह संख्या बताती है कि इतनी ही महिलाएं हर साल गर्भवती होती हैं। संयुक्त राष्ट्र की एक रिपोर्ट में, भारत में 18% वृद्धि के साथ, मातृ मृत्यु की सबसे ज्यादा संख्या 7,750 का अनुमान लगाया गया था।
इस बात के सबूत हैं कि जीवन के विभिन्न चरणों में ‘देखभाल की निरंतरता’ सुनिश्चित करके, जिसमें गुणवत्तापूर्ण प्रसव-पूर्व देखभाल (एएनसी) सेवाएं, कुशल कर्मियों द्वारा प्रसव और प्रसव के बाद की देखभाल शामिल है, लाखों जीवन बचाए जा सकते हैं। इससे कोई भी दूराव, किसी देश की समग्र स्वास्थ्य स्थिति पर कई गुना नकारात्मक प्रभाव डाल सकता है।
स्वास्थ्य और परिवार कल्याण मंत्रालय द्वारा 14 अप्रैल, 2020 को जारी ‘COVID-19 प्रकोप के दौरान आवश्यक स्वास्थ्य सेवाएं प्रदान करने’ के दिशा-निर्देशों में माँ, बच्चे और किशोरों के लिए आवश्यक सेवाओं के प्रावधान को मान्यता दी गई है।
पंजीकृत गर्भावस्थाओं में गिरावट
स्वास्थ्य प्रबंधन सूचना प्रणाली से लिए गए आंकड़ों और वित्तीय वर्ष 2019-20 और 2020-21 से संबंधित आंकड़ों से इनकी तुलना से पता चलता है कि आंध्र प्रदेश, हिमाचल प्रदेश, जम्मू और काश्मीर, पंजाब और तमिलनाडु को छोड़कर, ज्यादातर राज्यों में एएनसी (प्रसव पूर्व देखभाल) के लिए पंजीकृत गर्भवती महिलाओं की कुल संख्या में गिरावट आई है।
उत्तर प्रदेश (~70,000 की गिरावट), बिहार (~30,000), दिल्ली (~ 18,000) और केरल (~ 11,000) जैसे राज्यों में एएनसी पंजीकरण की गिरावट अधिक देखी गई है। इसी तरह, आंध्र प्रदेश, मध्य प्रदेश, महाराष्ट्र, ओडिशा और तेलंगाना को छोड़कर लगभग सभी प्रमुख राज्यों ने 2019-20 से 2020-21 तक पहली तिमाही के पंजीकरण की तुलना में नकारात्मक रुझान की जानकारी दी है।
बिहार जैसे राज्यों में यह अंतर लगभग 30,000 तक है। उत्तर प्रदेश में यह अंतर लगभग 15,000 और दिल्ली में लगभग 10,000 है। देश भर के सभी राज्यों ने संस्थागत प्रसव की कुल संख्या में गिरावट दर्ज की है।
उत्तर प्रदेश में संस्थागत प्रसव में लगभग 30,000, गुजरात में लगभग 12,000 और पश्चिम बंगाल में 11,000 का अंतर है। जैसा की माना जा रहा था, उसी समय कई राज्यों ने घर पर ही प्रसव किए जाने की संख्या में वृद्धि की सूचना दी है। राजस्थान (~ 4,500); पश्चिम बंगाल (~ 4,000) और उत्तराखंड (~ 3500) जैसे राज्यों ने ज्यादा संख्या में घर पर प्रसव की सूचना दी है।
गिरावट के कारण
आंगनवाड़ियों के बंद होने के कारण, ग्राम स्वास्थ्य स्वच्छता एवं पोषण दिवस (VHSND) को निलंबित कर दिया गया या न्यूनतम प्रावधानों के साथ चलाया गया। गांवों में, VHSNDs वहां हैं, जहां पंजीकरण, प्रसव पूर्व देखभाल (ANC) और रेफरल सहित बुनियादी मातृ स्वास्थ्य सेवाएं होती हैं।
COVID-19 की पहली और दूसरी लहर के मद्देनजर, मान्यता प्राप्त सामाजिक स्वास्थ्य कार्यकर्ताओं (आशा) को COVID-19 सम्बंधित कार्य और निगरानी सौंपी गई थी। इससे उनकी घर-घर संपर्क की संख्या कम हो गई, जिससे गर्भवती महिलाओं की सूची तैयार करने में बाधा उत्पन्न हुई।
दूरदराज क्षेत्रों के स्वास्थ्य उपकेंद्रों (एचएससी) और नव-निर्मित स्वास्थ्य और कल्याण केंद्रों (एचडब्ल्यूसी) में तैनात सहायक नर्स दाइयों (एएनएम) और सामुदायिक स्वास्थ्य अधिकारियों (सीएचओ) को बड़ी संख्या में COVID देखभाल सुविधाओं में नियुक्त कर दिया गया था।
कर्मचारियों की कमी के कारण, ज्यादातर स्वास्थ्य उपकेंद्र एकल कर्मचारियों द्वारा चलाए जा रहे हैं। कई उपकेंद्र बंद कर दिए गए हैं या उनमें काम अनियमित रूप से हो रहा है। इस तरह, गर्भवती महिलाओं की स्वास्थ्य सुविधा तक पहुंच नहीं थी। स्वास्थ्य कर्मियों में संक्रमण ने कर्मचारियों की कुल संख्या को कम कर दिया।
बुनियादी ढांचे, प्रशिक्षित कर्मचारियों और ऑक्सीजन जैसी जीवन रक्षक जरूरी साधनों और रेफरल परिवहन सुविधाओं की कमी के कारण, बहुत कम स्वास्थ्य उपकेंद्र प्रसव केंद्रों के रूप में कार्य करते हैं। महामारी के कारण ऐसे उपकेंद्रों की संख्या और भी कम हो गई है, जहां प्रसव को संभाला जा सकता है।
बहुत सी सरकारी स्वास्थ्य सुविधाओं और निजी अस्पतालों को COVID देखभाल केंद्रों में परिवर्तित करने के कारण, गर्भवती महिलाओं के लिए बिस्तरों की संख्या कम हो गई है।
लॉकडाउन नियमों, यात्रा प्रतिबंधों और सामाजिक दूरी की जरूरत के कारण मातृ, नवजात और बाल स्वास्थ्य सेवाओं सहित स्वास्थ्य सुविधाओं में उपस्थिति कम हुई, जो आंशिक रूप से संक्रमण की सम्भावना के डर के कारण भी था।
स्वास्थ्य सेवा प्रदान करने वालों के लिए साधनों की मदद में कमी और अपर्याप्त स्क्रीनिंग सुविधाओं के कारण सेवाएं और भी कठिन हो गई। कर्मचारियों को दूर से ही स्वास्थ्य सेवाएं मुहैया कराते देखा गया है। लेकिन प्रसव पूर्व देखभाल (ANC)और गर्भवती महिलाओं की जांच के लिए शारीरिक संपर्क जरूरी है। कई मामलों में सेवा से निराश होकर गर्भवती महिलाएं बाद में ANC के लिए नहीं आईं।
आगे का रास्ता
प्रवासी भारतीयों, व्यक्तियों और बहुत सी दानदाता एजेंसियों एवं संगठनों ने, ऑक्सीजन कॉन्सेंट्रेटर, आदि प्रदान करके, COVID-19 के खिलाफ भारत की लड़ाई में अपना भारी समर्थन दिखाया है। लेकिन बहुत सी आपूर्ति शहरी स्थानों के आसपास केंद्रित है।
इसी तरह का सहयोग ग्रामीण भारत तक पहुँचाने की जरूरत है। क्योंकि उनकी सुनवाई नहीं है, और उनकी पीड़ा की कहानी कभी मीडिया द्वारा दिखाई नहीं जाती है। यहां तक कि कॉरपोरेट या अन्य क्षेत्रों के स्वयंसेवक भी उनसे कभी मिलने नहीं आए।
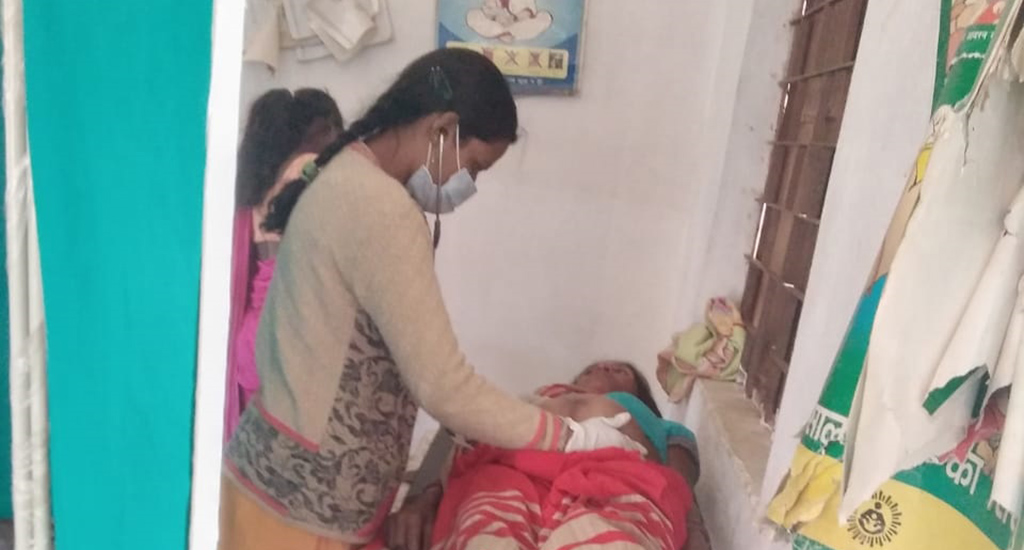
COVID-19 प्रतिक्रिया रणनीति में गर्भवती महिलाओं को बचाने को प्राथमिकता देनी होगी। कुछ दिन पहले मातृ स्वास्थ्य सहायता के अनुरोध पर, सबसे बड़ी दानदाता एजेंसी के प्रमुख ने कहा – “अभी तो हमारा पूरा ध्यान COVID-19 पर काम करने पर है, लोग मर रहे हैं।” इस धारणा में बदलाव की जरूरत है।
COVID-19 पर कार्य में ‘सबके लिए एक ही साइज’ के दृष्टिकोण को बदल कर, अधिक मानवीय, महिला-संवेदनशील होने की जरूरत है।
स्वास्थ्य उपकेंद्रों (एचएससी) और स्वास्थ्य एवं भलाई केंद्र (एचडब्ल्यूसी) को आर्थिक सहयोग और उपकरणों की जरूरत है, ताकि गर्भवती महिलाओं को प्रसव के लिए नजदीक ही सुविधा मिल सके। पहली COVID-19 लहर के बाद, ट्रांसफॉर्मिंग रूरल इंडिया फाउंडेशन (TRIF) ने सार्वजनिक स्वास्थ्य व्यवस्था के साथ मिलकर, 10 HWCs को पूरी तरह कार्यात्मक बनाने के लिए, प्रति केंद्र रु. 4.25 लाख के निवेश के साथ उपकरणों से सुसज्जित किया।
ये सभी सुसज्जित HWCs अब हर महीने 8 से 10 प्रसव करा रही हैं। ये उपकरण कम से कम तीन वर्षों तक क्रियाशील रहेंगे, बशर्ते सरकार आवश्यक वस्तुओं की आपूर्ति करे। इससे तीन साल में लगभग 350 गर्भवती महिलाओं और नवजात शिशुओं के जीवन को बचाने में मदद मिलेगी। परोपकारी संस्थाएं/व्यक्ति और संगठन ऐसे हस्तक्षेपों में सहयोग प्रदान कर सकते हैं।
मातृ एवं शिशु स्वास्थ्य की स्थिति में समग्र सुधार की जरूरत है। चाइल्ड इन नीड इंस्टीट्यूट, चेतना, आदि जैसे आजमाए हुए मॉडल को अपनाया और उन्हें सहयोग दिया जा सकता है।
हमारे अनुभव दर्शाता है कि सार्वजनिक स्वास्थ्य व्यवस्था में पेशेवरों को नियुक्त करके और एएनएम एवं आशा कार्यकर्ताओं के सहयोग से समुदाय-आधारित हस्तक्षेप के द्वारा वह बदलाव आ सकता है, जिससे लोगों की जान बच सके।
आत्मानिर्भर भारत में, ग्रामीण भारत की युवा माताओं को बचाना हम में से प्रत्येक की जिम्मेदारी है। 20वीं सदी के चिली की राजनयिक, एम. गैब्रिएला मिस्ट्रल के शब्द आज भी खरे हैं – “कई चीजें इंतजार कर सकती हैं। बच्चे इंतजार नहीं कर सकते। आज उनकी हड्डियाँ बन रही हैं, उनका खून बन रहा है, उनकी इंद्रियाँ विकसित हो रही हैं। उन्हें हम ‘कल’ नहीं कह सकते। उनका नाम ‘आज’ है।”
*गोपनीयता सुनिश्चित करने के लिए नाम बदल दिया गया है।
श्यामल सांतरा TRIF में COVID-19 प्रतिक्रिया गतिविधियों का नेतृत्व करते हैं। विचार व्यक्तिगत हैं। ईमेल: shyamal@trif.in

अपनी जड़ों की ओर लौटते हुए, तमिलनाडु के शिक्षित युवाओं ने अपनी पैतृक भूमि का आधुनिकीकरण करके और इज़राइली कृषि तकनीक का उपयोग करके कृषि उत्पादन को कई गुना बढ़ा दिया है।

पोषण सखी या पोषण मित्र के रूप में प्रशिक्षित महिलाएं ग्रामीण महिलाओं, विशेषकर गर्भवती और स्तनपान कराने वाली माताओं को पौष्टिक भोजन खाने और एनीमिया और कम वजन वाले प्रसव पर काबू पाने के लिए सलाह और मदद करती हैं।

ओडिशा में, जहां बड़ी संख्या में ग्रामीण घरों में नहाने के लिए बंद जगह की कमी है, बाथरूम के निर्माण और पाइप से पानी की आपूर्ति से महिलाओं को खुले में नहाने से बचने में मदद मिलती है।